股関節の構造
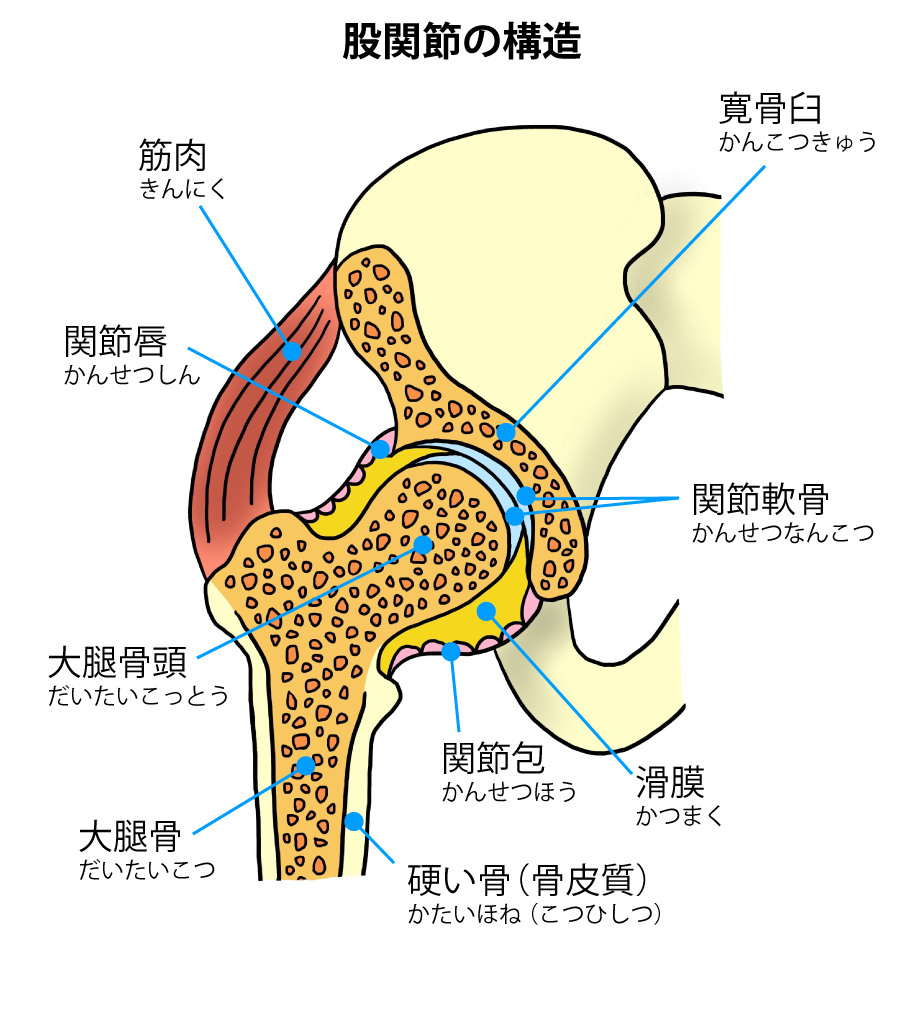
股関節は、
寛骨臼、大腿骨頭、
関節唇、滑膜、関節軟骨といった部分からできています。股関節の病気には、大腿骨頭、関節唇、滑膜、関節軟骨のそれぞれが主な原因となるものがあります。最も頻度が多い病気は、関節軟骨が傷む変形性股関節症ですが、それ以外にも多くの病気があります。股関節に痛みや動きにくさなどの症状を自覚した場合、どのような病気が考えられるでしょうか。
変形性股関節症
変形性股関節症(股関節症)は、股関節にかかるストレスによってクッションである関節軟骨が傷んでしまう病気です。関節軟骨は水分を保持できなくなって、弾力性がなくなり、表面はささくれて、スムーズな運動が行えなくなります。寛骨臼や大腿骨頭に
骨棘とよばれる異常な骨組織が形成され、軟骨下骨は硬くなったり(骨硬化)、空洞(
骨嚢胞)ができたりします。しだいに滑膜に二次的な炎症が生じて、関節の動きが制限されます。最終的に体重がかかる部分(荷重部)の関節軟骨は消失し、その下にある軟骨下骨が露出します。単純レントゲン診断によるわが国の股関節症の頻度は、男性で0〜2%、女性で2〜7.5%と女性で多くなっています。原因がはっきりしない一次性のものと、わが国に多い発育性股関節形成不全(先天性股関節脱臼)や寛骨臼形成不全(臼蓋形成不全)による二次性のものがあります。日本人は世界の先進国のなかでも発育性股関節形成不全(先天性股関節脱臼)の多い民族であると言われています。かつては100人に2〜3人の発生がありましたが、生活環境の向上と検診、早期治療の普及によって減少し、現在では1〜2人/1000人になっています。
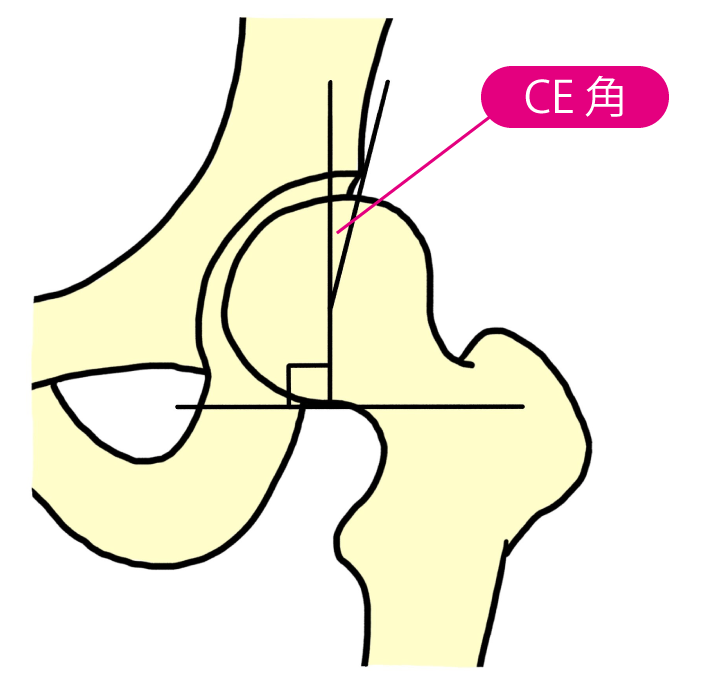
近年は乳幼児期に発育性股関節形成不全(先天性股関節脱臼)の治療歴がなく、寛骨臼が浅い寛骨臼形成不全(臼蓋形成不全)による股関節症が増加しています。わが国では発育性股関節形成不全(先天性股関節脱臼)と寛骨臼形成不全(臼蓋形成不全)に原因がある股関節症が、約80%を占めます。単純レントゲンによる寛骨臼形成不全(臼蓋形成不全)の代表的な指標にCE角があります。
正常では25°以上ですが、CE角が小さいと、関節軟骨の狭い範囲に体重がかかり、関節軟骨が変性し、次第に外側に骨頭が移動して変形します。CE角が10〜15°以下では、股関節症にすすむ危険性が高いといわれていますが、一生涯股関節症にすすまない人もいます。発育性股関節形成不全(先天性股関節脱臼)の既往があった患者は平均20〜30歳で、寛骨臼形成不全(臼蓋形成不全)では平均40〜50歳で発症することが多くなっています。
股関節症の進行
股関節症は前股関節症、初期股関節症、進行期股関節症、末期股関節症の順に進行していきます。進行の早さは寛骨臼形成不全(臼蓋形成不全)の程度や、生活環境、肥満などによって個人差があります。進行の程度によって、手術方法がかわってきます。軟骨が残っている間はいくつかの手術方法が選べますが、軟骨がすり減って、なくなってしまうと選択肢が少なくなります。
前股関節症
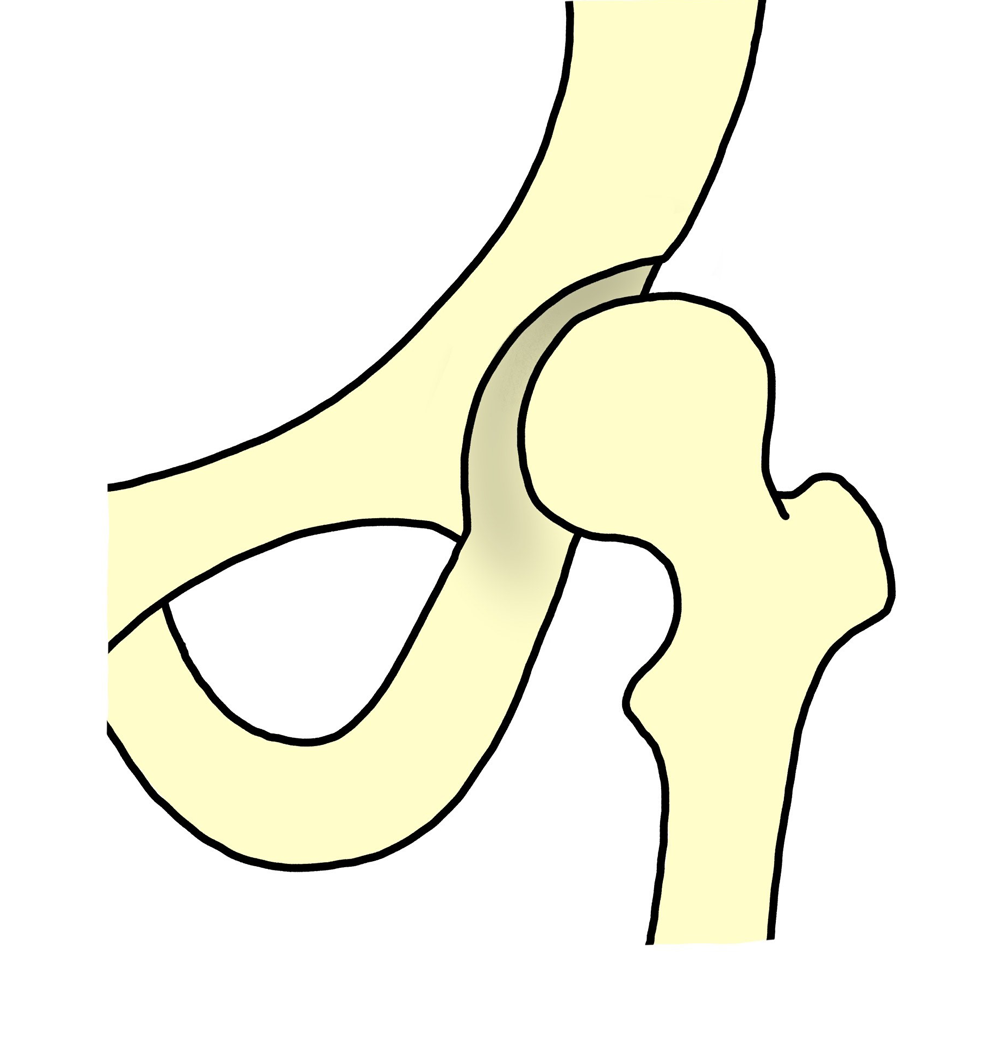
軟骨の障害がなく、関節
裂隙(単純レントゲンで関節軟骨の存在する部分)は正常で、骨硬化が見られず、寛骨臼形成不全(臼蓋形成不全)や骨頭変形などの形態異常のみの状態です。重だるさ、疲労感、鈍痛などを訴える場合、MRIなどで調べると関節唇が傷害されていることがあります。
初期股関節症
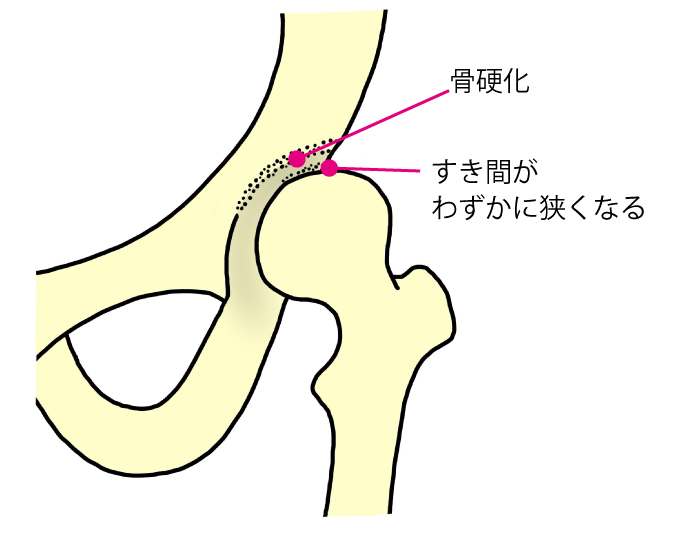
関節裂隙がわずかに狭くなり、関節のすりあわせが悪くなったり、体重がかかる部分の骨硬化などが認められますが、骨棘形成はありません。
進行期股関節症
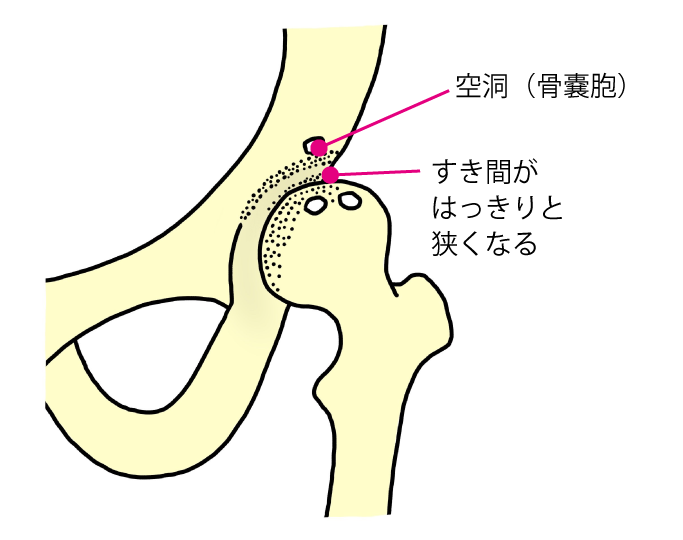
関節裂隙ははっきりと狭くなり、骨頭や寛骨臼辺縁部の骨棘形成、骨硬化、骨嚢胞が見られます。多くは痛みが強く、関節の動きが悪くなります。
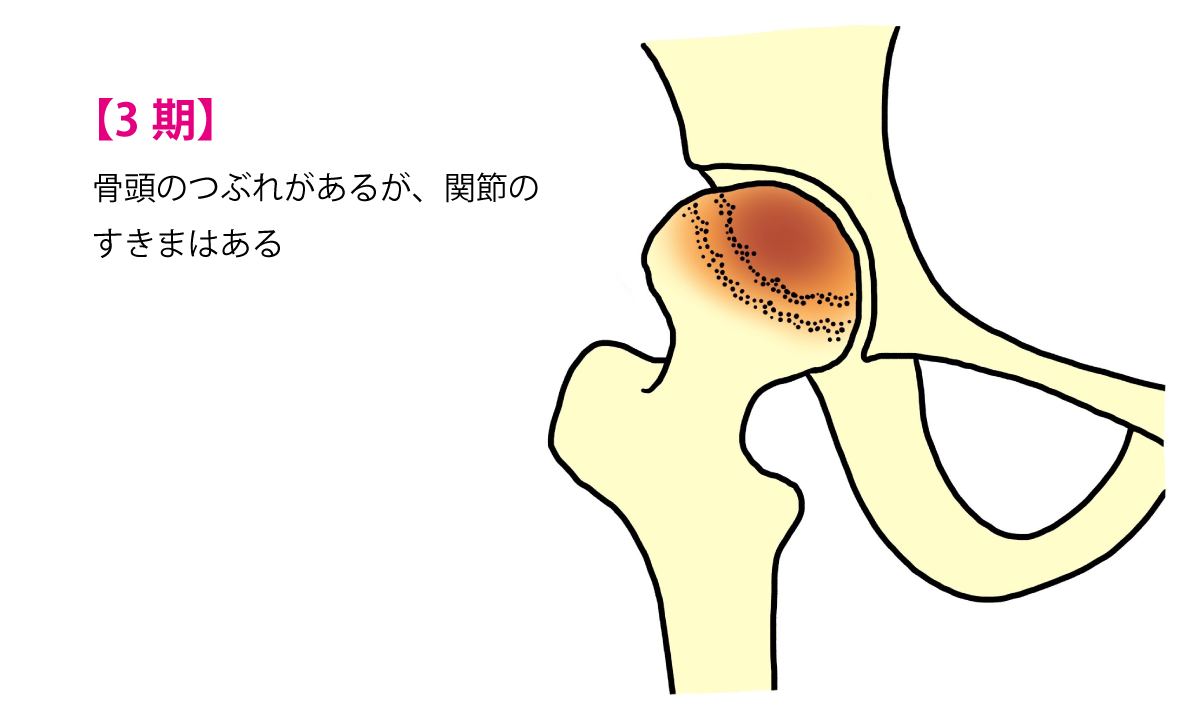
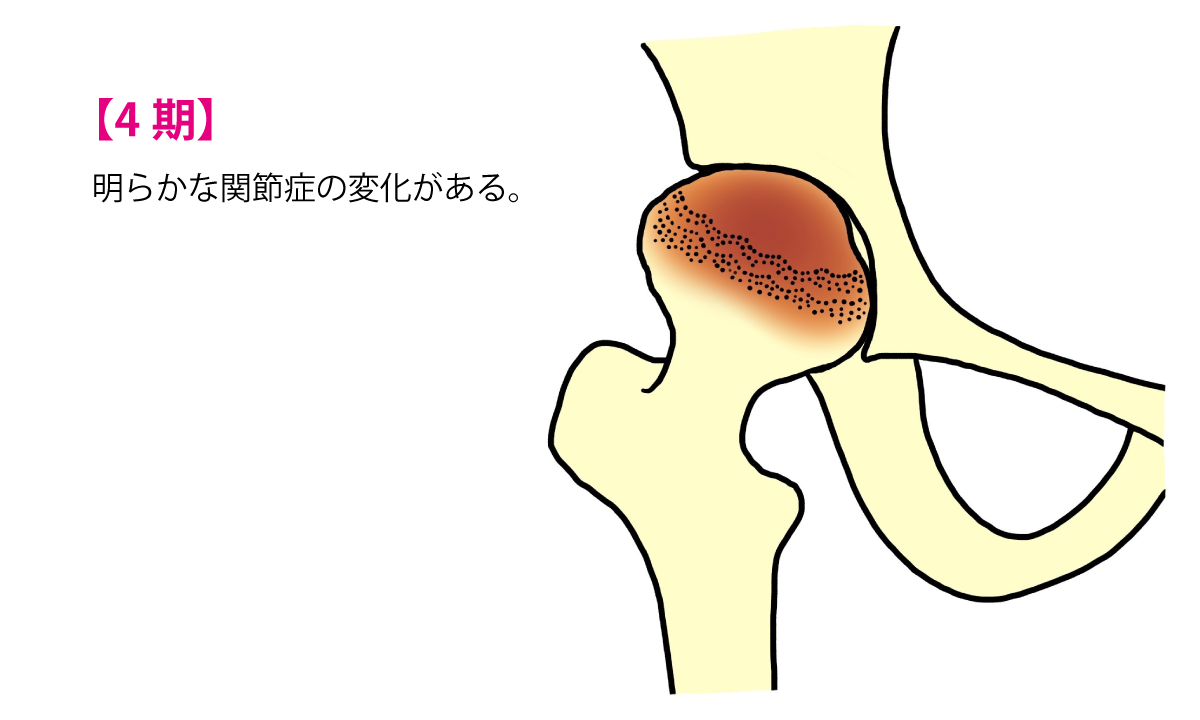
末期股関節症
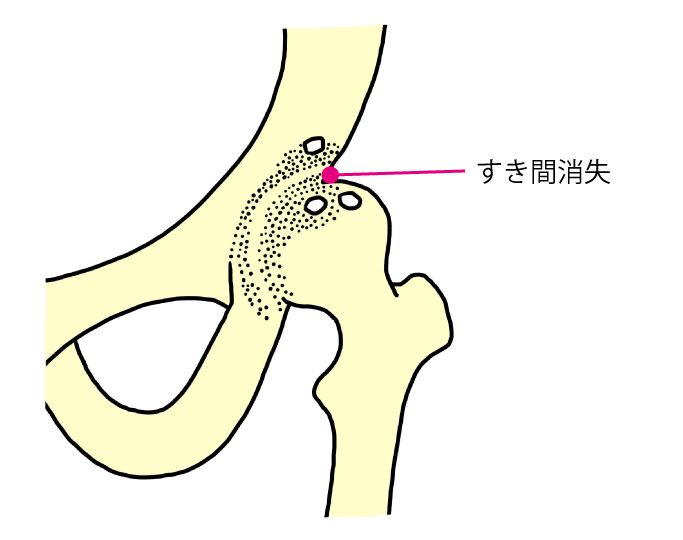
関節裂隙はなくなり、広い部分で骨硬化、骨嚢胞、著しい骨棘形成が見られます。関節の動きはさらに悪化します。
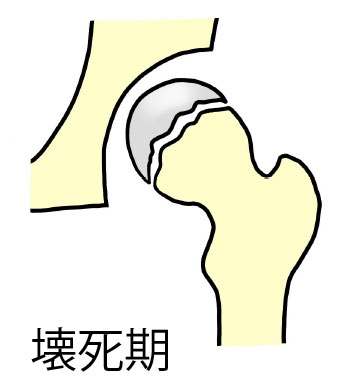
特発性大腿骨頭壊死症
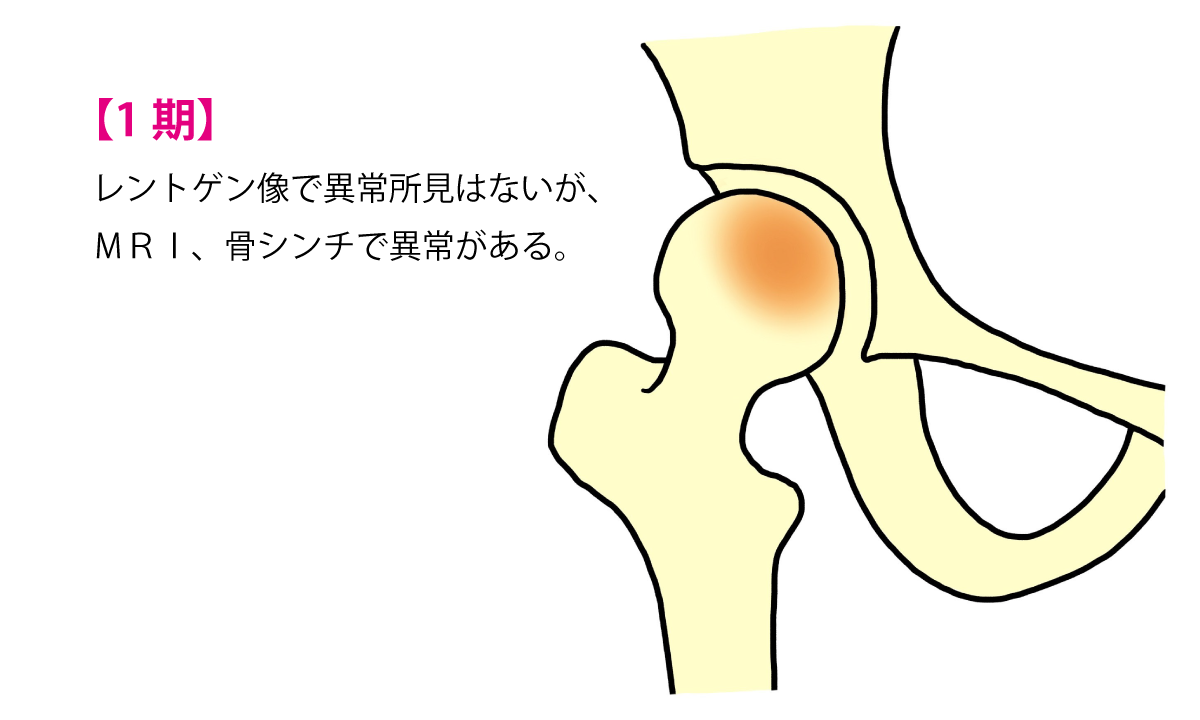
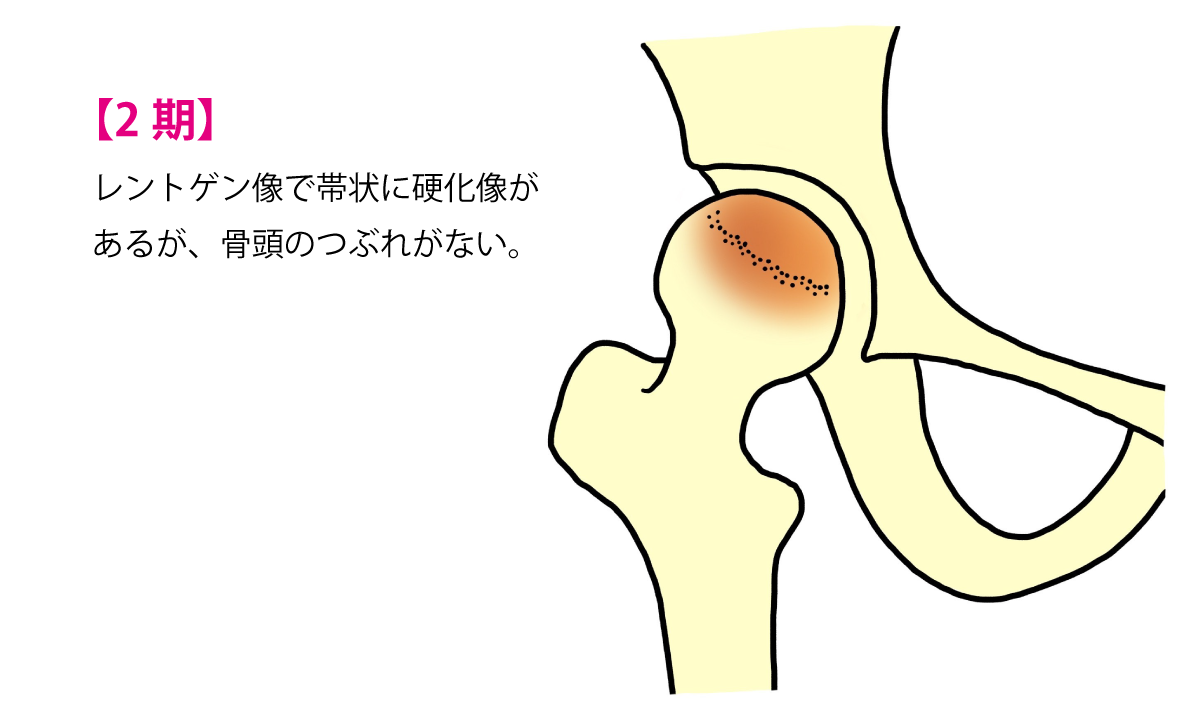
生きている骨には、他の身体の組織と同じように血行(血の流れ)が必要です。大腿骨頭は骨の中でも、特に血行が少ない部分です。大腿骨頭への血行が障害されると、骨が死んでしまいます。これを
骨壊死といいます。壊死した骨の部分が大きいと、体重をささえきれなくなり、大腿骨頭がつぶれてしまいます。血行が障害されるしくみがはっきりしない場合、特発性大腿骨頭壊死症と呼びます。わが国で新しく特発性大腿骨頭壊死症になる患者さんは、年間約2,200人で、男性はアルコール多飲、女性はステロイドという薬の投与に関連して生じることが多いことがわかっています。
関節リウマチ
全身の関節の滑膜が炎症をおこし、次第に滑膜周辺の骨や軟骨が破壊される病気です。患者さんの数は日本人の約0.6%、約70万人と推定されています。30〜50歳の女性に多く、関節炎は手に最も好発します。股関節に単独で滑膜炎が生じることは少ないですが、他の関節、特に手の痛みや腫れと同時に股関節に痛みがある場合には、この病気を疑う必要があります。股関節のリウマチでは、急激に軟骨や骨が破壊される場合があり、薬などによるリウマチの治療をしっかりと行う必要があります
一過性大腿骨頭骨萎縮症
単純レントゲン像で大腿骨頭の骨が、骨粗鬆症のようにうすくなり股関節の痛みが生じますが、2〜6カ月の経過で完全に症状が改善する病気です。原因はよくわかっていません。早い時期には、股関節が変形する他の病気と鑑別することが難しい場合があり、MRI検査を行うか繰り返して単純レントゲン検査で確認し、安静が必要です。
大腿骨頭軟骨下脆弱性骨折
大腿骨頭の軟骨のすぐ下の骨が、大きな外傷がないのにもかかわらず、小さな骨折を生じる病気です。高齢の女性に発生することが多く、脊椎の変形などが原因で骨粗鬆症のある大腿骨頭に大きな力が加わることが原因ではないかと推定されています。高齢女性で突然の強い股関節部痛が生じた場合、この病気を念頭におく必要があります。大腿骨頭が短期間につぶれてしまうことがあり、注意が必要です。
急速破壊型股関節症
高齢者に多く、短期間(おおむね1年以内)に急速に股関節の破壊が進行します。原因は不明ですが、大腿骨頭軟骨下脆弱性骨折が原因である場合や、大腿骨頭壊死症の特殊型である場合が考えられています。多くは
人工股関節置換術で治療を行います。
股関節インピンジメント
新しく導入された病気の概念です。股関節を深く曲げると大腿側頸部と骨盤側の寛骨臼がぶつかりますが、これを繰り返すと痛みが生じる病気です。
関節唇損傷
寛骨臼の縁で骨頭を包み込む関節唇が日常的に繰り返し異常な力を受けたり、大きく股関節を捻ったりして、傷んでしまうことがあります。
寛骨臼の発育が悪く、凹みが浅い臼蓋形成不全など、股関節の形の異常が原因となることが多いと言われています。
弾発股
股関節を動かす時に、股関節部に音がする(弾発現象)状態すべてを指す病名です。股関節の外に原因がある場合は靱帯・筋膜の炎症や肥厚であることが多く、通常は安静やストレッチなどで治療します。関節内の原因としては関節軟骨や関節唇の傷み、ちぎれた組織が関節の中に浮遊する遊離体などがあります。
骨腫瘍・軟部腫瘍
股関節やその周囲にいろいろな種類の骨腫瘍や軟部腫瘍ができる場合があります。多くは良性ですが、骨肉腫や軟骨肉腫など悪性のものもあります。
また、骨盤は背骨と並んでガンが転移することが多い処です。頑固な痛みが続くときは考える必要があります。
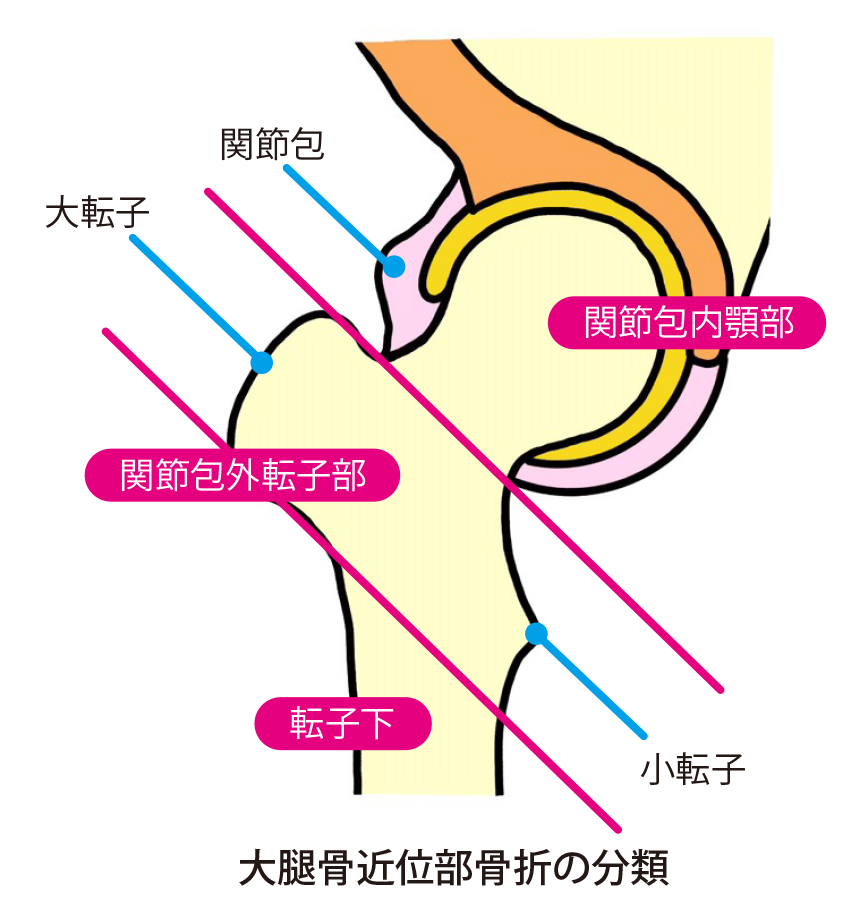
大腿骨近位部骨折
大腿骨の根元に近い部分の骨折の約90%が高齢者に発症します。その原因は、骨粗鬆症で骨が弱くなり、また筋力の低下により高齢者に転倒が多いことが挙げられます。
高齢者の場合、寝たきりになり、生命予後に影響を与えるため、早期診断・治療が重要となります。
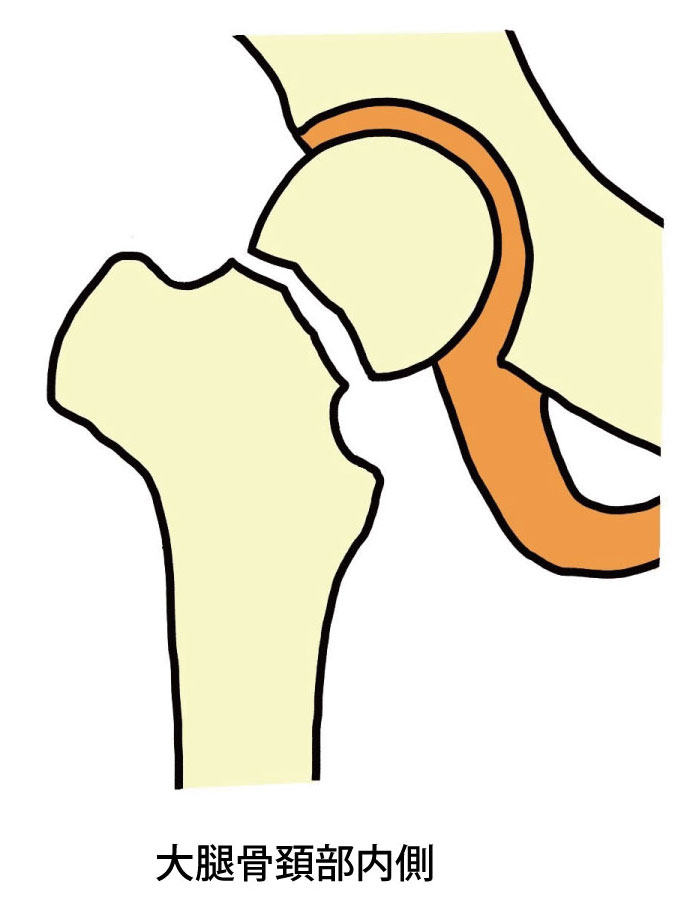
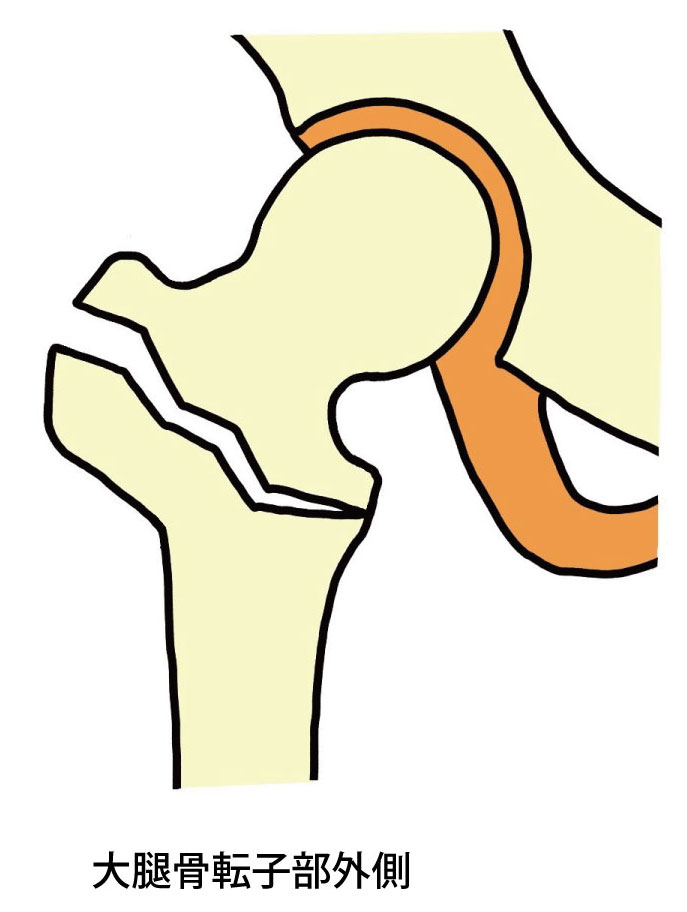
下に大腿骨の根元に近い部分を図示します。ほとんどが、大腿骨頚部か転子部で発生します。特に、大腿骨頚部骨折は大腿骨頭への血流が妨げられるので、場合によっては骨頭が壊死を起こしてしまいます。転子部骨折は、大量の出血を起こし易いので貧血に注意しましょう。
症状と診断
高齢者が室内で転倒して発生することが多く、骨折後は立つことができなくなり、脚を動かすと激しい痛みを伴います。骨折のため折れた方の脚の長さが短くなり足が外向きになっているのが特徴です。転子部骨折では、腫れや皮下出血が認めやすくなります。診断は、単純レントゲン検査にて可能ですが、骨折線が不明な場合もありますので、股関節部の痛みが続く場合、再度レントゲン撮影を行なうか、MRIやCT検査など精密検査を行ないます。
治 療
重症な全身合併症がなければ長期臥床による痴呆、床ずれ、肺炎、尿路感染症、深部静脈血栓症の予防や骨折による関節の機能低下予防のため、早期離床を目的として手術療法を選択します。骨折型や骨折の程度により様々な方法が選択されます。頚部骨折でずれがない場合、ハンソンピンを用いて骨接合術を行い、ずれがある場合、人工骨頭置換術を実施します。転子部骨折では、ヒップスクリュー、ガンマ釘などを用い骨接合術を実施します。
発育性股関節形成不全(先天性股関節脱臼)
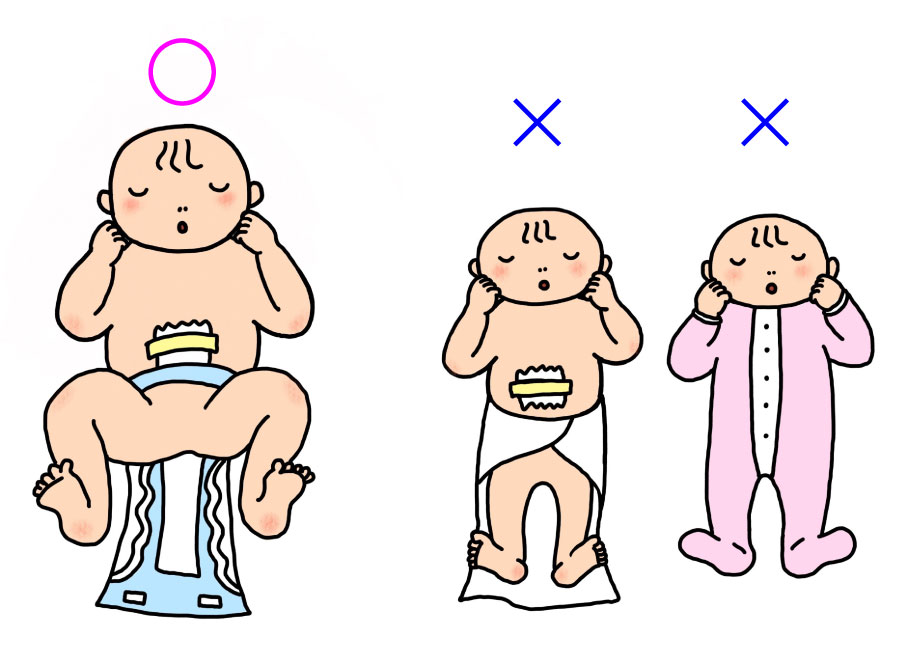
生後間もない乳児の股関節が外傷等の既往もないのに脱臼していることがあります。古くは独歩後に跛行で発見されたのですが、乳児検診等のチェックが盛んになってからは生後3ヶ月を中心に診断されるようになりました。
病態としては、周産期に不安定になった股関節が間違った育児習慣や、遺伝的な原因によって外れていくことが多いと言われています。そのような意味合いから、最近は先天性というより発育性股関節形成不全と呼ばれるようになりました。
かつては出生数の2%前後の発生率があり、近年は約0.2%に減少していますが、成人の二次性変形性股関節症を含めると現在でも代表的な股関節疾患といえます。
治療は年齢により異なりますが、大きく脱臼の整復とその後の遺残変形の矯正に大別されます。整復について、わが国では多くリーメンビューゲルと呼ばれる装具療法が行われています。
最近育児に取り入れられたスリングによる保育法が、この疾患の発生を助長するのではないかとの危惧が持たれています。
この発育性股関節形成不全と小児関係をより詳細に取り扱った特設ページを作成しました。下記のリンクよりご覧ください。
→
小児と股関節
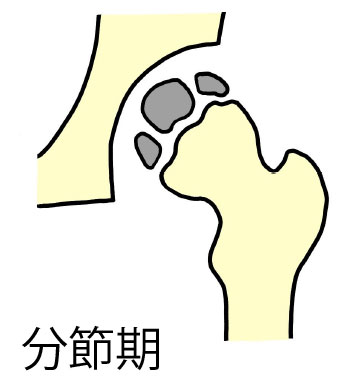
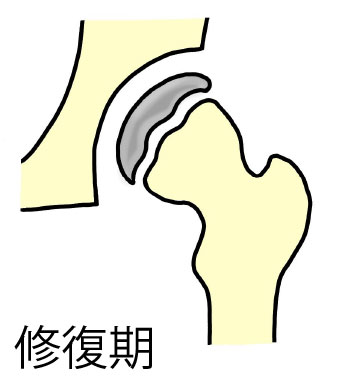
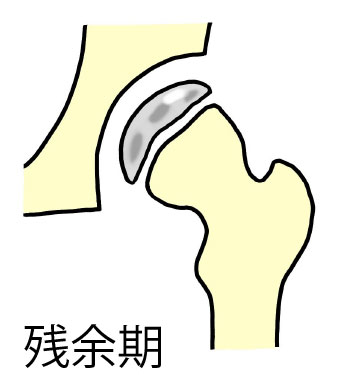
ペルテス病
大腿骨頭の血行障害のために骨頭が潰れて変形してしまう病気で、4歳から8歳前後の男の子を中心に発生します。発見者の名を冠してペルテス病と呼ばれていますが、上記の年齢の子どもが膝から大腿にかけて痛みを訴え跛行するとき、この病気を考えなければなりません。
診断は単純レントゲンやM R Iが確実ですが、極く初期には所見に乏しいことも多く、成長痛とか次に述べる単純性股関節炎との鑑別が重要です。
治療は多く装具療法が行われますが、一度途絶した血行が再建されるまで平均1年半を要するとされ、粘り強い治療が必要とされます。
単純性股関節炎
ペルテス病とほぼ同年齢の活発な男の子に多く見られる関節炎で基本的に良性、一過性疾患です。成長痛などといわれてしまうこともありますが、良くみれば股関節の運動制限、動作時痛などがあり、MRIではしばしば関節水腫の像がみられます。
大腿骨頭すべり症
思春期に大腿骨頭部の成長帯軟骨にゆるみが生じ、ずれる(すべる)ことで疼痛、運動障害を生じます。
病型は外傷が契機となる急性型と、徐々に発症する慢性型に別けられますが、慢性型のすべりに急性症状が重複することが多いようです。
病因として内分泌要因が注目されており、肥満児に多いことが良く知られていますが、因果関係は明確にされていません。
治療は、手術療法が行われますが、ずれが小さい場合はそのまま骨頭と頚部間を固定し骨端線の閉鎖を待ちます。ずれが大きい場合は骨切りを行って変形矯正を行います。
化膿性股関節炎
股関節に細菌がはいり、炎症をおこす病気です。とても早く関節が破壊されるので診断を急ぐ必要があります。肺炎など他の部の細菌が血の流れにのって、股関節にやってくるもの、骨折や手術のときに傷から細菌がはいるもの、周囲の組織、特に脊椎の細菌が筋肉に沿って股関節に波及するものがあります。
発熱したり、股関節を動かさなくても痛みがある(自発痛)といった症状があります。
細菌を殺す作用のある抗生物質の投与だけでは治らないことが多く、その場合、手術で関節をよく洗う必要があります。
 股関節は、
股関節は、 近年は乳幼児期に発育性股関節形成不全(先天性股関節脱臼)の治療歴がなく、寛骨臼が浅い寛骨臼形成不全(臼蓋形成不全)による股関節症が増加しています。わが国では発育性股関節形成不全(先天性股関節脱臼)と寛骨臼形成不全(臼蓋形成不全)に原因がある股関節症が、約80%を占めます。単純レントゲンによる寛骨臼形成不全(臼蓋形成不全)の代表的な指標にCE角があります。
近年は乳幼児期に発育性股関節形成不全(先天性股関節脱臼)の治療歴がなく、寛骨臼が浅い寛骨臼形成不全(臼蓋形成不全)による股関節症が増加しています。わが国では発育性股関節形成不全(先天性股関節脱臼)と寛骨臼形成不全(臼蓋形成不全)に原因がある股関節症が、約80%を占めます。単純レントゲンによる寛骨臼形成不全(臼蓋形成不全)の代表的な指標にCE角があります。 軟骨の障害がなく、関節
軟骨の障害がなく、関節 関節裂隙がわずかに狭くなり、関節のすりあわせが悪くなったり、体重がかかる部分の骨硬化などが認められますが、骨棘形成はありません。
関節裂隙がわずかに狭くなり、関節のすりあわせが悪くなったり、体重がかかる部分の骨硬化などが認められますが、骨棘形成はありません。
 関節裂隙ははっきりと狭くなり、骨頭や寛骨臼辺縁部の骨棘形成、骨硬化、骨嚢胞が見られます。多くは痛みが強く、関節の動きが悪くなります。
関節裂隙ははっきりと狭くなり、骨頭や寛骨臼辺縁部の骨棘形成、骨硬化、骨嚢胞が見られます。多くは痛みが強く、関節の動きが悪くなります。
 関節裂隙はなくなり、広い部分で骨硬化、骨嚢胞、著しい骨棘形成が見られます。関節の動きはさらに悪化します。
関節裂隙はなくなり、広い部分で骨硬化、骨嚢胞、著しい骨棘形成が見られます。関節の動きはさらに悪化します。



 生きている骨には、他の身体の組織と同じように血行(血の流れ)が必要です。大腿骨頭は骨の中でも、特に血行が少ない部分です。大腿骨頭への血行が障害されると、骨が死んでしまいます。これを
生きている骨には、他の身体の組織と同じように血行(血の流れ)が必要です。大腿骨頭は骨の中でも、特に血行が少ない部分です。大腿骨頭への血行が障害されると、骨が死んでしまいます。これを


 かつては出生数の2%前後の発生率があり、近年は約0.2%に減少していますが、成人の二次性変形性股関節症を含めると現在でも代表的な股関節疾患といえます。
治療は年齢により異なりますが、大きく脱臼の整復とその後の遺残変形の矯正に大別されます。整復について、わが国では多くリーメンビューゲルと呼ばれる装具療法が行われています。
最近育児に取り入れられたスリングによる保育法が、この疾患の発生を助長するのではないかとの危惧が持たれています。
かつては出生数の2%前後の発生率があり、近年は約0.2%に減少していますが、成人の二次性変形性股関節症を含めると現在でも代表的な股関節疾患といえます。
治療は年齢により異なりますが、大きく脱臼の整復とその後の遺残変形の矯正に大別されます。整復について、わが国では多くリーメンビューゲルと呼ばれる装具療法が行われています。
最近育児に取り入れられたスリングによる保育法が、この疾患の発生を助長するのではないかとの危惧が持たれています。 大腿骨頭の血行障害のために骨頭が潰れて変形してしまう病気で、4歳から8歳前後の男の子を中心に発生します。発見者の名を冠してペルテス病と呼ばれていますが、上記の年齢の子どもが膝から大腿にかけて痛みを訴え跛行するとき、この病気を考えなければなりません。
大腿骨頭の血行障害のために骨頭が潰れて変形してしまう病気で、4歳から8歳前後の男の子を中心に発生します。発見者の名を冠してペルテス病と呼ばれていますが、上記の年齢の子どもが膝から大腿にかけて痛みを訴え跛行するとき、この病気を考えなければなりません。


